Эхо-энцефалоскопия (эхоэнцефалография) – диагностика мозга

Невролог, нейрофизиолог, стаж - 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
С 1956 г. метод инструментальной диагностики – эхоэнцефалография (ЭхоЭГ) или УЗИ мозга широко применяется в неврологии, нейрохирургии и травматологии для диагностики заболеваний и травматических повреждений головного мозга.
Несмотря на внедрение высокоинформативных методик компьютерной и магнитно-резонансной томографии, в больницах и клиниках продолжают применять ЭхоЭГ. Это связано в первую очередь, с низким порогом экономической доступности, простой эксплуатацией, быстрым получением результатов.
Содержание статьи:
Как работает методика?
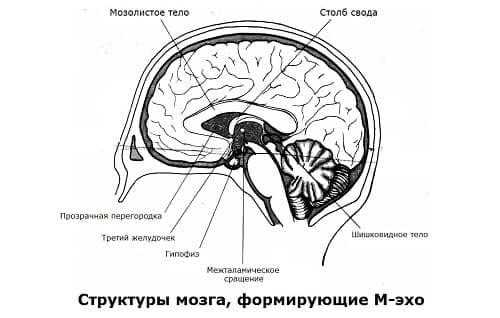
Метод основан на регистрации отражённого ультразвука от различных структур головного мозга, отличающихся акустической плотностью. Ультразвуковой сигнал, отражаясь от срединных структур мозга, эпифиза, прозрачной перегородки, III желудочка, возвращается и регистрируется.
В основе пьезоэлектрических датчиков, которые излучают и принимают ультразвук, лежат пьезопластины. Это устройства, способные преобразовывать электрические колебания в ультразвуковые.
Частота ультразвука, применяемого для ЭхоЭГ выше 20 кГц – частоты слышимого звука, импульсы распространяются в однородной среде с постоянной скоростью.
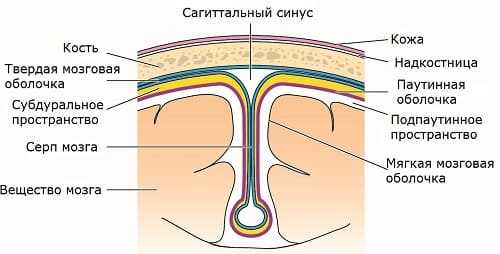
Ультразвук отражается от границы сред, отличающихся по плотности:
- кости черепа;
- мозговые оболочки;
- ликвор;
- белое и серое вещество мозга;
- сосуды;
- патологические образования (опухоли, кисты, гематомы и др.).
Чтоб повысить качество данных, для Эхо-ЭГ нужно применять датчики с высокой частотой излучаемого ультразвука. Обратная сторона – размывание, интерференция отражённых сигналов. Опытным путём была вычислена «золотая середина» – частота примерно 250 Гц.
Техника проведения ЭхоЭГ
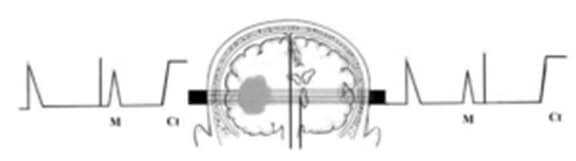
Для рутинного обследования эмиссионным методом, датчик располагают в области височной кости на 1-2 см выше ушной раковины. Суть в том, что для этой позиции есть чёткие критерии нормы отражённого сигнала. Соответственно, любые отклонения будут заметны.
На размер, вернее – объём, такой зоны, влияют мощность и частота ультразвука: чем выше мощность и ниже частота, тем глубже проникнет сигнал. Соответственно, будет шире начальный комплекс, после которого регистрируется конечный комплекс – отражёние от оболочек, костей и мягких тканей противоположной стороны головы.
Усилив исходящий сигнал, рядом с конечным комплексом можно зафиксировать низкоамплитудное эхо от субарахноидального пространства.
Что видно при исследовании?
Между начальным и конечным комплексами регистрируются сигналы, отражённые от субарахноидального пространства, боковых желудочков, III желудочка, прозрачной перегородки, эпифиза, крупных сосудов, патологических образований – кист, гематом, опухолей.
Наиболее устойчивый и высокоамплитудный сигнал лоцируется от срединных структур мозга (М-эхо). Он может иметь различную форму: пикообразную, расщеплённую или двухзубцовую. Как правило, это зависит от ширины III желудочка.
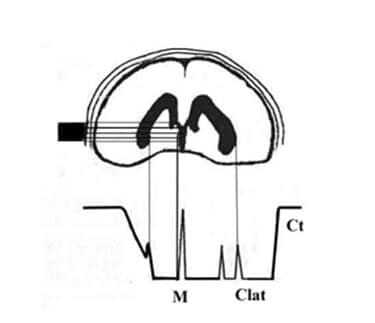
Между сигналом от срединных структур мозга и конечным комплексом, лоцируются отзвуки от медиальной и латеральной стенок нижнего рога бокового желудочка противоположного полушария. По характеристикам сигнала от латеральной стенки, определяются параметры желудочковой системы мозга, в частности – вентрикулярный индекс.
Как проводится процедура?
Исследование проводят в положении человека лёжа на спине. При невозможности уложить больного, процедуру можно провести и в положении сидя.
Врач должен находиться в удобном положении с хорошим доступом к аппарату (чтоб иметь возможность менять усиление и мощность аппаратуры во время исследования). Также полезна возможность без неудобства устанавливать датчики на голове больного.
Для лучшего прохождения ультразвука и надёжного акустического контакта, в местах установления датчиков кожу головы смазывают специальным гелем или вазелиновым маслом.
Эмиссионная методика эхоэнцефалографии
Обследование начинают с точки в височной области над наружным слуховым проходом. Это – место проекции III желудочка и эпифиза.
На экране возникают начальный и конечный комплексы, а между ними – несколько пиков, отражённых от глубоких структур головного мозга.
Часть импульсов непостоянна, часть относительно стабильна, другие возникают вследствие патологических изменений в мозге.
Главный ориентир эхоэнцефалографии: М-эхо
М-эхо – наиболее постоянный эхосигнал. Он совпадает по расстоянию с геометрической средней линией головы в сагиттальной плоскости. Имеет высокую амплитуду и широкое основание, чаще всего в виде остроконечного пика с ровными, без зазубрин, сторонами.
При получении сигналов от медиальной и латеральной стенок III желудочка, М-эхо приобретает форму одиночных импульсов с широким основанием.
В норме ширина в основании данного сигнала не превышает 6 мм. Если показатель больше, то это указывает на расширение III желудочка.
Различают несколько признаков М-эха, отличающих его от других сигналов эхоэнцефалографии:
- М-эхо формируется от структур, в норме расположенных в срединно-сагиттальной плоскости.
- Определяют М-эхо при полном насыщении эхосигнала. Путём повышения мощности излучения ультразвука до тех пор, пока дальнейшее усиление не даёт прироста высоты, амплитуды сигнала, а проявляется только в виде его расширения.
- М-эхо является доминирующим сигналом, преобладая по амплитуде над другими эхосигналами.
- М-эхо наиболее устойчивый сигнал. Он сохраняет относительно устойчивую форму и амплитуду при изменении угла наклона датчика.
- М-эхо регистрируется на определённой линейной протяжённости вдоль боковой поверхности черепа.
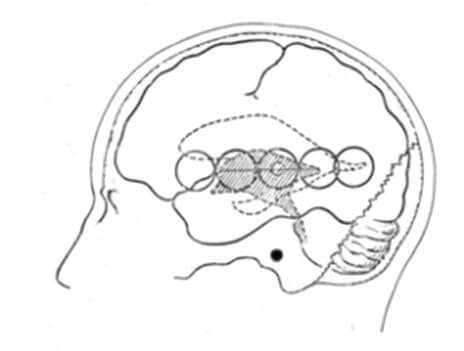
Типичные зоны Эхо-ЭГ
Исследование начинают с размещения датчика у латерального края правой или левой надбровной дуги. Эти зоны называются правая или левая типичные. В этих точках регистрируется сигнал от задней части прозрачной перегородки.
Затем, не смещая датчик, усиливают сигнал и производят небольшие линейные и угловые перемещения датчика на 3-5°.
Затем, на данном уровне мощности, датчик линейно перемещают по коже головы. Ориентиры – латеральные отделы лобных бугров, места проекции коронарного шва.
Лоция прозрачной перегородки
В ходе перемещения датчика, уровень усиления периодически изменяют.
Цель – иметь возможность лоцировать все отражённые сигналы при их различных амплитудных значениях. Исследование эхосигнала от прозрачной перегородки повторяется несколько раз. Попеременно с одной и с другой стороны головы.
Получив сигнал от задней части прозрачной перегородки, измеряют расстояние до него и до конечного комплекса. Для полного исследования прозрачной перегородки, датчик перемещают вдоль верхней горизонтальной линии (как на рисунке ниже).
Эпифиз
Перемещая датчик далее, получают М-эхо от эпифиза и стенок III желудочка мозга. После, проводятся ориентировочные измерения расстояния до него и до конечного комплекса (рис.2).
В этом месте, в норме, наилучшим образом лоцируется сигнал от эпифиза и III желудочка мозга.
После идентификации М-эха, регулировкой уровня усиления, его амплитудное значение устанавливается близким к области насыщения.
Затем, повышая усиление и меняя угол наклона, датчик медленно перемещают в направлении наружного затылочного бугра.
Третий желудочек
В точке, расположенной посередине между наружным затылочным бугром и ушной вертикалью, производится идентификация М-эха. А затем усиление увеличивается, и распознаётся сигнал, отражённый от переднесредних отделов нижнего рога.
После этого проводятся ориентировочные измерения расстояний до этих двух сигналов и конечного комплекса.
Чтоб убедиться в верности полученных значений, исследование повторяют 3-5 раз с правого и левого полушария.
Трансмиссионная методика эхоэнцефалографии
По завершении эмиссионного этапа, проводят обследование с использованием трансмиссионного метода. Это поможет избежать ошибки, так как в условиях патологии мозга может возникать значительное количество дополнительных тканевых сигналов.
Подсчитанная битемпоральная дистанция (Dbt) является половиной арифметического значения расстояния между датчиками. В норме, Dbt должна совпасть с М-эхо, полученным эмиссионным методом. Разумеется, при исследовании с правой (Md) и левой (Ms) сторон:
Dbt=Md=Ms
В случаях смещения срединных структур вследствие патологического процесса слева направо (MdMs), битемпоральная дистанция совпадает с полусуммой расстояния до М-эха:
Dbt=(Md+Ms)/2
Смещение срединных структур мозга (D) рассчитывается как полусумма разницы между М-эхо (М>) с противоположной от смещения стороны и М-эхо на стороне смешения (М<):
D=(М>-M<)/2
Вентрикулярный индекс
Далее оцениваются ширина третьего желудочка, степень расширения боковых желудочков и субарахноидальных пространств мозга, наличие атипичных и тканевых сигналов, степень пульсации М-эхо с правого и левого полушария.
Подсчёт вентрикулярного индекса (Vi) позволяет оценивать степень расширения боковых желудочков. Для этого, ранее полученные данные значений расстояний М-эхо (М), конечного комплекса (Ct), латеральной стенки бокового желудочка (Cltat) включаются в формулу:
Vi=Ct-M/Ct-Clat
Степень расширения боковых желудочков свидетельствует о наличии гидроцефалии и её выраженности. Идентификацию сигналов от отделов желудочковой системы мозга проводят с учётом объективных параметров:
- форма;
- амплитуда;
- пространственное расположение;
- размеры линейной протяжённости;
- характер и амплитуда пульсаций.
Подоболочечное пространство
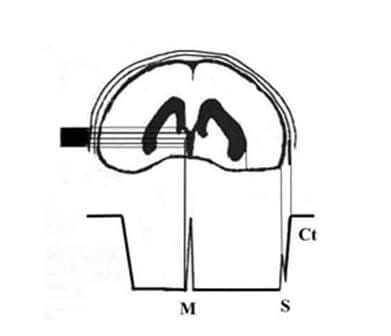
Ширина субдурального пространства (S) в норме не превышает 3 мм. Этот показатель вырастает на фоне гидроцефалии, субдуральной гематомы, атрофии коры мозга.
Данный параметр устанавливают, измерив расстояние между двумя отметками. Первая – конечный комплекс, а вторая – остроконечный сигнал рядом с ним. Для лучшей визуализации этих отметок, требуется повышать усиление.
Оценка пульсации сигналов
При проведении эхоэнцефалографии могут наблюдаться пульсирующие сигналы – ритмические и аритмические (ундулирующие).
Патологические явления в мозгу на эхоэнцефалограмме
На эхограмме могут определяться дополнительные тканевые сигналы и сигналы от патологических процессов.
При отёке и набухании головного мозга регистрируются пикообразные с узким основанием сигналы.
Дополнительные сигналы от опухолей, кист, абсцессов, регистрируются не часто, так как их амплитуда крайне мала.
От гематом эхо-сигналы получают чаше, особенно при наличии хронической гематомы. Эти высокоамплитудные сигналы обычно не пульсируют, мало реагируют на изменение угла датчика и регистрируются перед конечным комплексом.
При наличии объёмных образований в области больших полушарий головного мозга отмечается смещение М-эха более чем на 2 мм от средней линии.
Опухолевые процессы
Величина смещения М-эхо при опухолях с супратенторальной локализацией зависит от размеров опухоли, реактивности мозговой ткани и оболочек.
При наличии опухоли с субтенторальной локализацией бывают получены косвенные признаки в виде внутренней гидроцефалии и изменения на эхограмме при лобно-затылочном лоцировании.
Атрофические процессы
Смещения срединных структур мозга и расширение субдурального пространства регистрируются у больных с различными атрофическими процессами. Как правило, тогда, когда больше затрагивается одно из полушарий.
Например, такие изменения могут быть после перенесённого инсульта, воспалительного процесса (энцефалита) или черепно-мозговой травмы.
Нарушения кровобращения
При субарахноидальных кровоизлияниях наблюдаются расширенные субарахноидальные пространства вследствие попадания в них крови.
На фоне геморрагических инсультов предполагаются смещения срединных структур различной степени.
Если мозговая ткань пропитывается кровью, могут возникать дополнительные сигналы. Степень смещения будет менее выраженной, чем в случаях формирования внутримозговой гематомы.
При ишемических инсультах, изменения на эхоэнцефалограмме выражены в меньшей степени. И в большей степени зависят от реактивности мозговой ткани в области инсульта.
Нарушения ликвородинамики
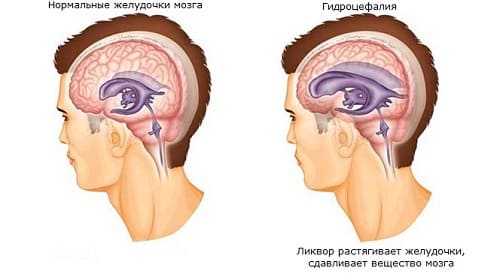
При гидроцефалии наблюдается увеличение размеров боковых и третьего желудочка.
Нарушение оттока ликвора приводит к увеличению поверхностей боковых желудочков, от которых отражается ультразвук. Соответственно, появляются высокоамплитудные эхо-сигналы между М-эхо и начальным и конечным комплексом.
Также наблюдаются и другие явления:
- «отдавливание» сигнала от латеральной стенки боковых желудочков мозга к конечному комплексу, и от медиальных их стенок к М-эхо.
- меняется количество сигналов;
- появляются сигналы слитного характера;
- увеличивается линейная протяжённость сигналов.
При различных формах гидроцефалий, эхо-сигналы могут сливаться с М-эхо. В таких случаях необходимо чётко регулировать усиление сигналов и проверить их симметричность, контролировать М-эхо трансмиссией.
Травмы и повреждения на эхоэнцефалограмме
При лёгкой черепно-мозговой травме, смещения срединных структур обычно не наблюдается. В случаях средней и тяжёлой черепно-мозговой травмы с локальными очагами поражения, регистрируются смещения М-эхо. Отмечаются и дополнительные сигналы.
У таких больных, как правило имеется и внутричерепная гипертензия различной степени выраженности, которая может проявляться в увеличении индекса пульсации.
Клиническая ценность метода эхоэнцефалографии
ЭхоЭГ практически не имеет противопоказаний: её нельзя делать только при открытых ЧМТ. Потому широко применяется в диагностике различной неврологической патологии:
- опухолей головного мозга;
- внутричерепных гематом травматической этиологии;
- геморрагических инсультов;
- ушибов и размозжений головного мозга на самом первом этапе диагностики.
До 60-70% пострадавших в автокатастрофах, получают повреждения головы. И попадают они в ближайшие больницы. Там нередко метод ЭхоЭГ является ведущим для решения вопросов экстренной диагностики и выбора тактики лечения.
Однако методика, несмотря на простоту и доступность, требует хороших навыков и опыта от врача.
Также не исключаются ложноотрицательные или ложноположительные результаты.
Возможны вследствие малого опыта у врача, выраженной деформации мозга, повреждения мягких тканей головы и костей черепа и т.д.
Поэтому, в случае неясной клинической картины и отрицательной динамики заболевания, необходимо проводить КТ или МРТ. При отсутствии такой возможности и при наличии показаний – накладывать фрезевые отверстия.
Эхопульсография — (Эхо-ПГ)
Эхопульсография (ЭхоПГ) помогает устанавливать особенности дислокации мозговых и позвоночных сосудов, выраженность внутричерепной гипертензии. Такие данные получают в результате регистрации и анализа амплитуды и формы пульсирующего ультразвукового сигнала, идущего от сосудов и стенок желудочковой системы мозга.
Ультразвук позволяет проводить исследование пульсаций сонных и позвоночных артерий на шее и их интракраниальных ветвей. Тем не менее, ЭхоПГ сонных и позвоночных артерий на шее уже почти не применяется. Причина в малой специфичности и трудности интерпретации получаемых результатов. Тем более, что сейчас доступны допплеровские исследования сосудов шеи. Исследование интракраниальных артерий проводится более часто.
В 1982 году, Г. И. Эниня и В. X. Робуле конструировали специальную приставку к аппарату «Эхо-11» и «Эхо-12». Прибор позволяет регистрировать и анализировать пульсирующие сигналы стандартными датчиками с частотой 0,88 и 1,76 МГц.
Исследование производят в положении больного на спине. Врач садится у головы больного, при этом он должен иметь хороший доступ к аппаратуре.
Артерии мозга и шейного отдела
Для исследования супраклиноидной части внутренней сонной артерии и начального участка средней мозговой артерии, датчик располагают в лобной области, в 2-3 см от средней линии сагиттальной плоскости головы, ориентируясь кзади и вниз в направлении турецкого седла (сигнала от сифона внутренней сонной артерии на глубине 7-9 см).
В этой же области можно получить пульсограмму от начального участка средней мозговой артерии на глубине 8-10 см направляя датчик кзади и вниз. Эхолокация средней мозговой артерии проводится на глубине 2-4 см при расположении датчика в височной области над слуховым отверстием и под углом 70-90° по отношению к срединной сагиттальной плоскости головы.
При исследовании основной артерии, датчик располагают в затылочной области (в проекции большого затылочного отверстия) под углом 20–30° к горизонтальной плоскости. Поиск сигнала основной артерии ведут на глубине 10–11 см.
Особенности проведения
При локации сосудов меняют усиление, мощность и угол наклона датчика.
Врачом анализируются амплитудные и временные характеристики систолического и диастолического отделов ультразвуковой кривой и инцизуры.
Дикротический индекс, отношение амплитуды инцизуры к максимальной амплитуде ЭхоПГ. Отражает состояние периферического сопротивления в бассейне артерий малого диаметра.
Диастолический индекс, отношение амплитуды дикротического зубца к максимальной систолической амплитуде. Характеризует состояние периферического сопротивления в области оттока крови из артерий в вены.
Отношение периода анакротической фазы к длительности всего пульсового периода отражает эластические свойства сосудов.
ЭхоПГ может применяться для определения стеноза и закупорок основной, передней и средней мозговых артерий, внутренней сонной артерии в сифоне, мешотчатых и артериовенозных аневризм.
Также данная методика может успешно применяться для диагностики и динамического наблюдения при внутричерепных гипертензиях.