Каких результатов вы можете добиться с помощью PRP
Ускоренное восстановление тканей
Улучшение кровообращения
Снятие боли и отёков
Восстановление подвижности
Почему PRP-терапия и кому она подходит
PRP-терапия (Platelet-Rich Plasma) — набирает всё большую популярность в современной медицине, особенно в неврологической практике. Технология основана на использовании собственной плазмы пациента, насыщенной тромбоцитами, которая способствует активному восстановлению повреждённых участков. Этот способ помогает не только ускорить регенерацию тканей, но и улучшить их общее состояние, а также применяется при хронических болях и нарушениях, связанных с повреждением мышц, сухожилий и нервных структур.
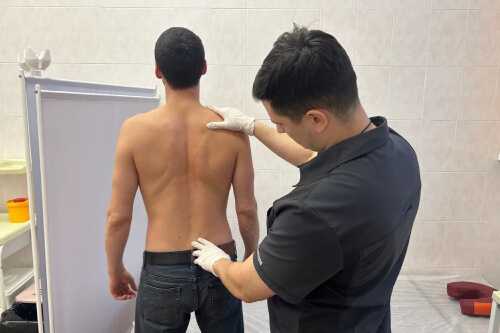
Процедура рекомендована при следующих состояниях:
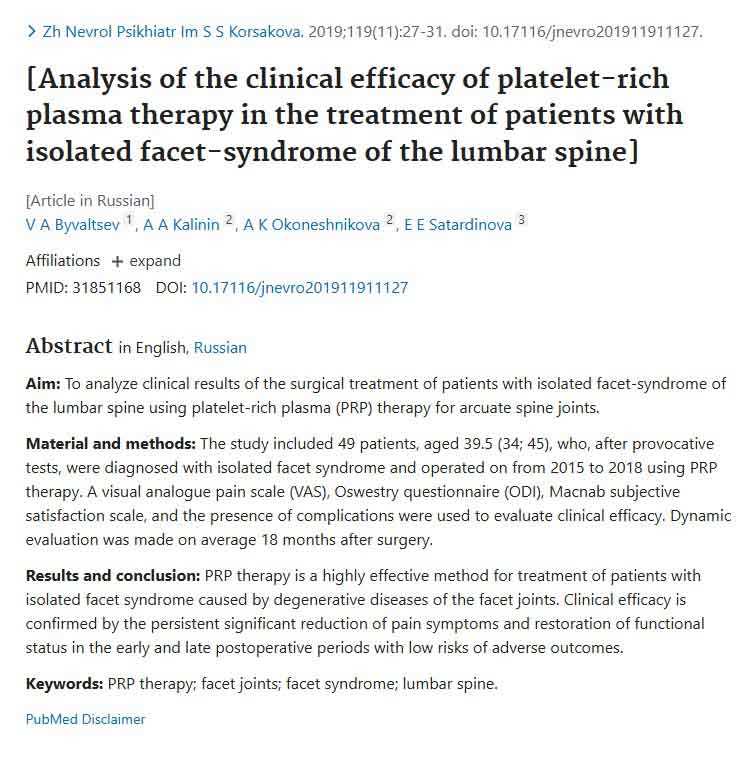
- Хронические боли, связанные с заболеваниями позвоночника, такими как остеохондроз или межпозвоночные грыжи.
- Протрузии и грыжи.
- Послеоперационное восстановление. Ускоряет заживление тканей и снижает болевые ощущения, что полезно после хирургического лечения позвоночника или крупных суставов.
- Головная боль.
- Миофасциальный болевой синдром. При хронических болях в области шеи, плеч или поясницы PRP помогает уменьшить воспаление и восстановить нормальное состояние мышц и связок.
- Ускоренное восстановление после травм.
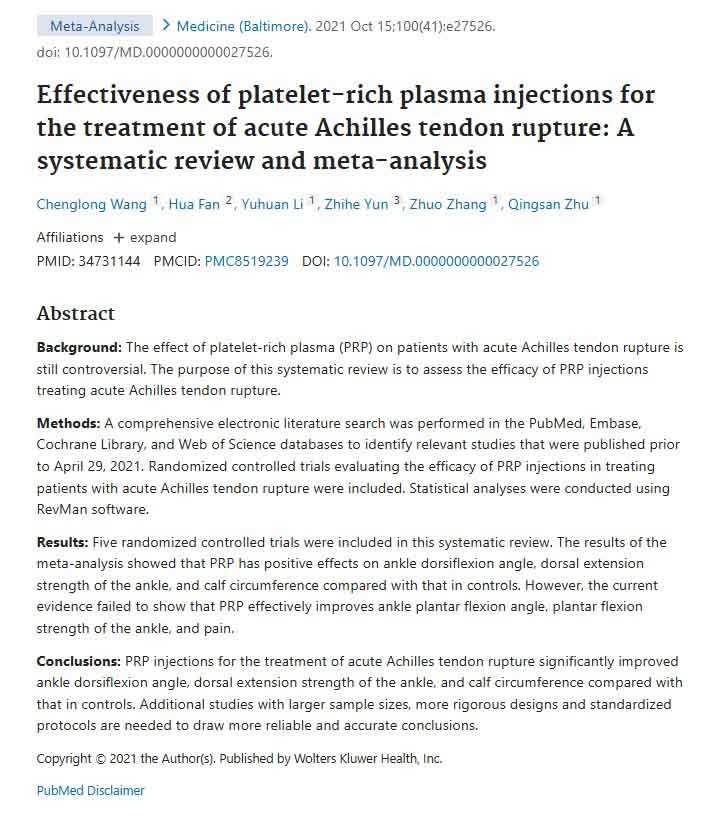
Эффективность доказанная множеством исследований!
PRP-терапия — ваш шанс на быстрое и естественное восстановление!
Запишитесь на приём к специалисту!
PRP-терапия в рамках комплексного лечения
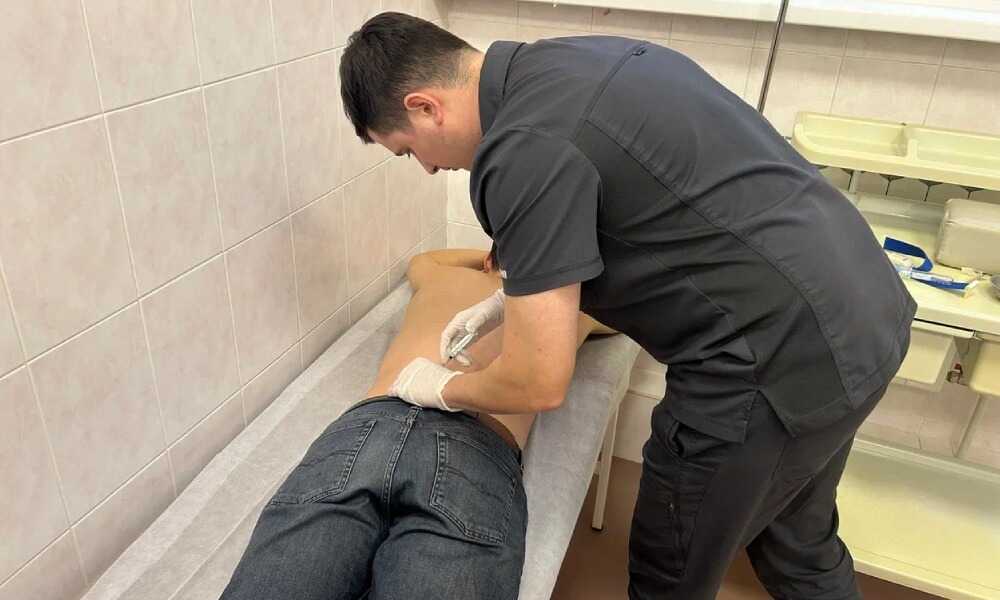
PRP часто используется как часть общего плана терапии. В комбинации с физиотерапией, лекарственной терапией, массажем и реабилитационными упражнениями этот способ усиливает общий эффект терапии. Например, у пациентов с межпозвоночными грыжами PRP позволяет ускорить регенерацию тканей после операции. Также этот способ эффективно сочетается с транскраниальной магнитной стимуляцией.
Их сочетание позволяет воздействовать на проблему как на системном, так и на локальном уровне
- Активизация нейронных цепей. ТМС помогает восстановить нормальную активность мозга, что особенно важно при заболеваниях, связанных с нарушением нейронной связи. Одновременно PRP улучшает микроциркуляцию и ускоряет заживление тканей, что создаёт оптимальные условия для восстановления нервных связей.
- Снижение хронической боли. Хроническая боль часто связана с дисбалансом в работе центральной нервной системы. ТМС нормализует эту активность, а PRP уменьшает воспаление и восстанавливает повреждённые ткани.
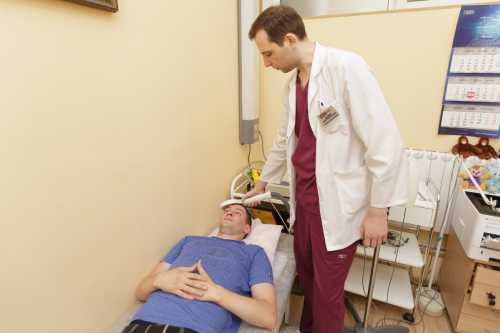
Комбинация ударно-волновой терапии и PRP обладает синергическим эффектом за счёт комбинированного воздействия на местный кровоток, уменьшает боль, снимает спазм, и улучшает питание в месте воздействия. УВТ проводится перед PRP-терапией в связи с тем, что процедура подготавливает зону для инъекции, снимая спазм и улучшая коллатеральный кровоток для лучшей всасываемости плазмы.
Почему выбирают именно нас
Профессионализм и опыт
С 1991 года мы успешно применяем инновационные методики в области неврологии. Наши врачи – это эксперты с многолетним стажем, прошедшие международное обучение и регулярно повышающие квалификацию. Именно профессионализм наших специалистов позволяет добиваться стабильного и высококачественного результата.
Индивидуальный
подход к анализу
состояний пациентов
пациентов
прошли диагностику
Высокий показатель выздоровления пациентов
больных прошли
успешное лечение
Высокая статистика обследования детей
детей прошли
осмотр и комплексное
обследование
Контроль результатов
на основе исследований
здоровых людей
здоровых людей
добровольно участвовали
в исследованиях
Индивидуальный подход к анализу состояний пациентов
пациентов
прошли диагностику
Высокий показатель выздоровления пациентов
больных прошли
успешное лечение
Высокая статистика обследования детей
детей прошли
осмотр и комплексное
обследование
Контроль результатов на основе исследований здоровых людей
здоровых людей
добровольно участвовали
в исследованиях
Индивидуальный подход
Мы — команда опытных специалистов, для которых главное — восстановление вашего здоровья с применением современных и безопасных методик. Наш подход к PRP-терапии основан на индивидуальном планировании: перед проведением процедуры мы проводим подробную консультацию и комплексную диагностику, чтобы точно определить причины и степень повреждений. Это позволяет адаптировать каждую процедуру под особенности вашего организма и разработать персональную схему лечения, максимально эффективную именно для вас.
Безопасность
PRP-терапия, основанная на использовании вашей собственной крови, исключает риск аллергических реакций и инфекций. Мы применяем только стерильные материалы и современное оборудование, что гарантирует безопасность каждой процедуры. Наши стандарты качества подтверждены многочисленными лицензиями и сертификатами.
Высокие стандарты
Наши стандарты качества подтверждены многочисленными лицензиями и сертификатами. Выбирая нас, вы доверяете свою заботу о здоровье профессионалам, для которых ваша безопасность и результат – на первом месте. Мы не просто лечим симптомы, а работаем над устранением причин и восстановлением нормальной функции организма, даря вам возможность жить полной, активной жизнью.
Инновационные технологии и эффективность

Как проходит процедура в клинике
В наших клиниках перед проведением данной процедуры пациент приходит на первичную консультацию к врачу, для проведения полного неврологического осмотра. Далее, при необходимости уточнения диагноза, определения показаний и противопоказаний, назначаются диагностические обследования. Получив и проанализировав результаты диагностики, невролог ставит диагноз и решает, требуется ли проведение PRP-терапии и нужно ли проводить её отдельно или потребуется лечение в комплексе с другими методами.
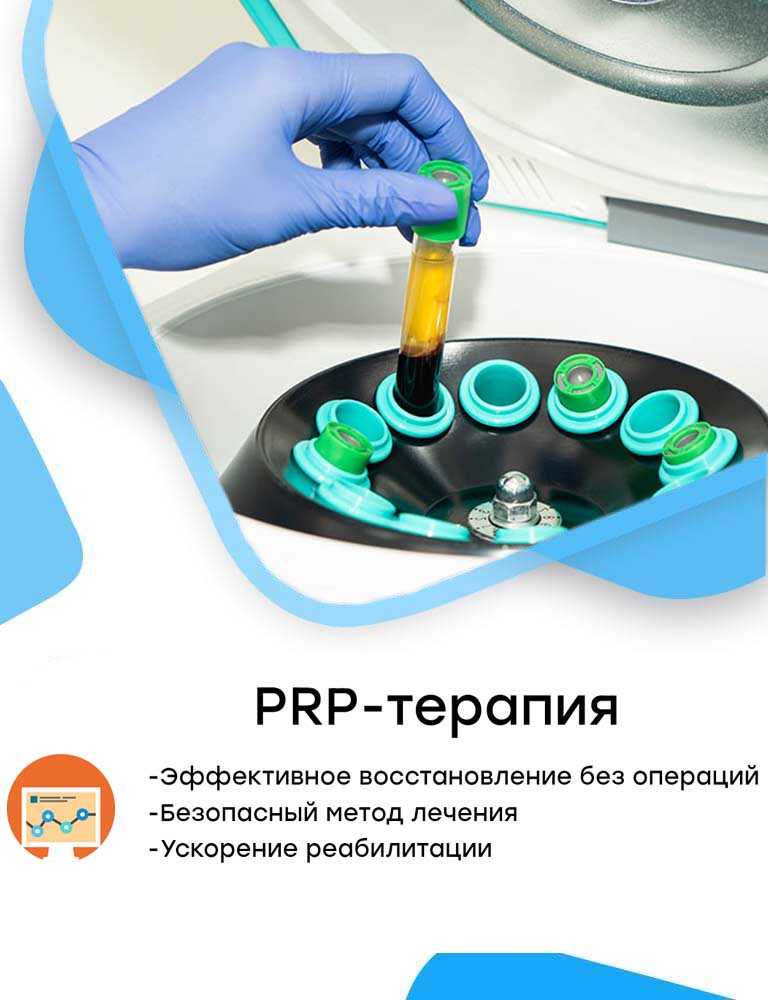
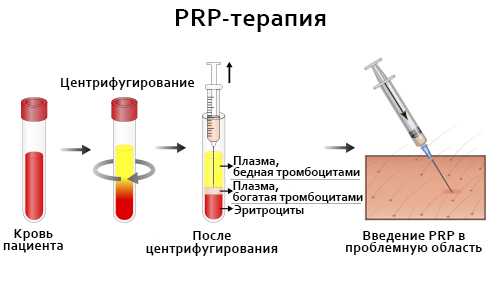
- Первый этап — это забор крови больного. Для начала медперсонал берёт немного венозной крови больного, обычно 20–40 мл.
- Обработка биоматериала. Полученная кровь помещается в специальную центрифугу, где разделяется на компоненты. В итоге выделяется жидкая часть крови с высокой концентрацией тромбоцитов, которые содержат особые вещества – факторы роста.
- Введение PRP. Готовая аутоплазма вводится в область поражения посредством укола. Попадая в повреждённые ткани, тромбоциты, как «строители», помогают создавать новые клетки и сосуды, тем самым восстанавливая проблемную зону.
За 2-3 дня до PRP-терапии рекомендуется:
- Исключить алкоголь, так как он снижает активность тромбоцитов.
- Ограничить жирную и тяжёлую пищу, чтобы не перегружать печень.
- Увеличить потребление воды. Гидратация улучшает циркуляцию крови и упрощает забор материала.
- Отказаться от курения. Никотин нарушает микроциркуляцию крови, что может снизить концентрацию факторов роста в плазме. Курящим пациентам стоит воздержаться от сигарет хотя бы за сутки до процедуры.
- Минимизировать физическую нагрузку. За день до PRP-терапии лучше избегать интенсивных тренировок и стресса, чтобы избежать резких изменений в составе крови.
- Если пациент недавно перенёс инфекционное заболевание, процедуру лучше отложить до полного восстановления.
- Перед PRP может потребоваться общий анализ крови, чтобы исключить анемию, воспалительные процессы или другие противопоказания.
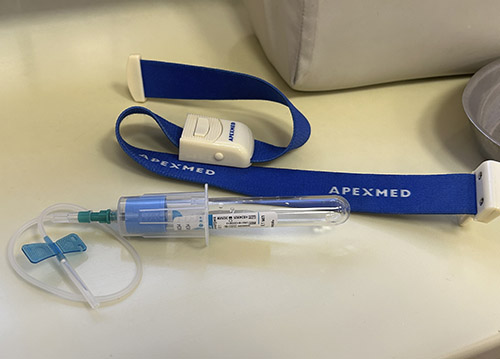
Противопоказания
Несмотря на безопасность метода, существуют состояния, при которых её применение не рекомендуется. Игнорирование этих противопоказаний может привести к осложнениям и снижению эффективности лечения:
- Заболевания крови, связанные с нарушением свёртываемости.
- Онкологические процессы в фазе активного лечения.
- Вирусные, бактериальные и грибковые инфекции, особенно в разгар болезни.
- Беременность и лактация.
- Аллергические реакции на антикоагулянты, используемые при обработке крови.
- Тяжёлые системные заболевания, такие как неконтролируемый сахарный диабет или аутоиммунные патологии.
Популярные вопросы
Процедура проходит с минимальной болью. Забор крови аналогичен обычному анализу, а инъекции делаются тонкой иглой, поэтому дискомфорт минимален.
Попробуйте PRP-терапию – уверенный шаг к восстановлению здоровья и улучшению качества жизни!
Запишитесь на приём к специалисту!
Стоимость услуг
Процедуры неврология | |
| PRP-терапия (1 пробирка) Процедура, при которой, с помощью центрифугирования, из крови пациента выделяют богатую тромбоцитами плазму и вводят её в проблемную зону для стимуляции регенерации тканей и снятия воспаления (1 сеанс). Код услуги: А11.01.010 | 6000 р. |
| PRP-терапия (2 пробирки) Процедура, при которой, с помощью центрифугирования, из крови пациента выделяют плазму насыщенную тромбоцитами и вводят её в поражённую область для стимуляции регенерации тканей и снятия воспаления (2 сеанса). Код услуги: А11.01.010 | 10000 р. |
| PRP-терапия (3 пробирки) Процедура, при которой, с помощью центрифугирования, из крови пациента выделяют плазму богатую тромбоцитами и вводят её в проблемную зону для стимуляции регенерации тканей и снятия воспаления (3 сеанса). Код услуги: А11.01.010 | 13500 р. |
| PRP-терапия (4 пробирки и более) Процедура, при которой, методом центрифугирования, из крови пациента получают плазму насыщенную тромбоцитами и вводят её в проблемную зону для стимуляции регенерации тканей и снятия воспаления (4 сеанса). Код услуги: А11.01.010 | от 16000 р |
Консультация | |
| Консультация профессора, д.м.н., зав.кафедрой (первичная) Сбор жалоб, анамнеза заболевания, анамнеза жизни, неврологический осмотр, неврологический статус, постановка предварительного диагноза, назначение обследования или дообследование пациента. Код услуги: В01.023.001 | 6300 р. |
| Консультация невролога (первичная) Сбор жалоб, анамнеза заболевания, анамнеза жизни, неврологический осмотр, неврологический статус, постановка предварительного диагноза, назначение обследования или дообследование пациента. Код услуги: B01.023.001 | 3900 р. |
| Консультация профессора, д.м.н., зав.кафедрой (повторная) Врач интерпретирует полученные данные по результатам обследования, выставляет клинический диагноз и назначает лечение. Код услуги: B01.023.002 | 2800 р. |
| Консультация невролога (повторная) Врач интерпретирует полученные данные по результатам обследования, выставляет клинический диагноз и назначает лечение. Код услуги: B01.023.002 | 2800 р. |
Процедуры неврология | |
| PRP-терапия (2 пробирки) Процедура, при которой, с помощью центрифугирования, из крови пациента выделяют плазму насыщенную тромбоцитами и вводят её в поражённую область для стимуляции регенерации тканей и снятия воспаления (2 сеанса). Код услуги: А11.01.010 | 4000 р. |
Консультация | |
| Консультация невролога Гимрановой Альмиры Ринатовны (первичная) Сбор жалоб, анамнеза заболевания и жизни пациента, неврологический осмотр, неврологический статус, постановка предварительного диагноза, назначение необходимых обследований или дообследований. Код услуги: B01.023.001 | 5000 р. |
| Консультация невролога (первичная) Сбор жалоб, анамнеза заболевания, анамнеза жизни, неврологический осмотр, неврологический статус, постановка предварительного диагноза, назначение обследования или дообследование пациента. Код услуги: B01.023.001 | 3500 р. |
| Консультация невролога Гимрановой Альмиры Ринатовны (повторная) Интерпретация полученных данных по результатам обследования, выставление клинического диагноза и назначение лечения. Код услуги: B01.023.002 | 4000 р. |
| Консультация невролога (повторная) Врач интерпретирует полученные данные по результатам обследования, выставляет клинический диагноз и назначает лечение. Код услуги: B01.023.002 | 3000 р. |
Центр научных разработок и инноваций в лечении. Здесь применяются современные медицинские технологии, а эксперты успешно справляются даже со сложными случаями. Удобное расположение позволяет совмещать лечение с активным ритмом жизни.
Центр научных разработок и инноваций в лечении. Здесь применяются современные медицинские технологии, а эксперты успешно справляются даже со сложными случаями. Удобное расположение позволяет совмещать лечение с активным ритмом жизни.
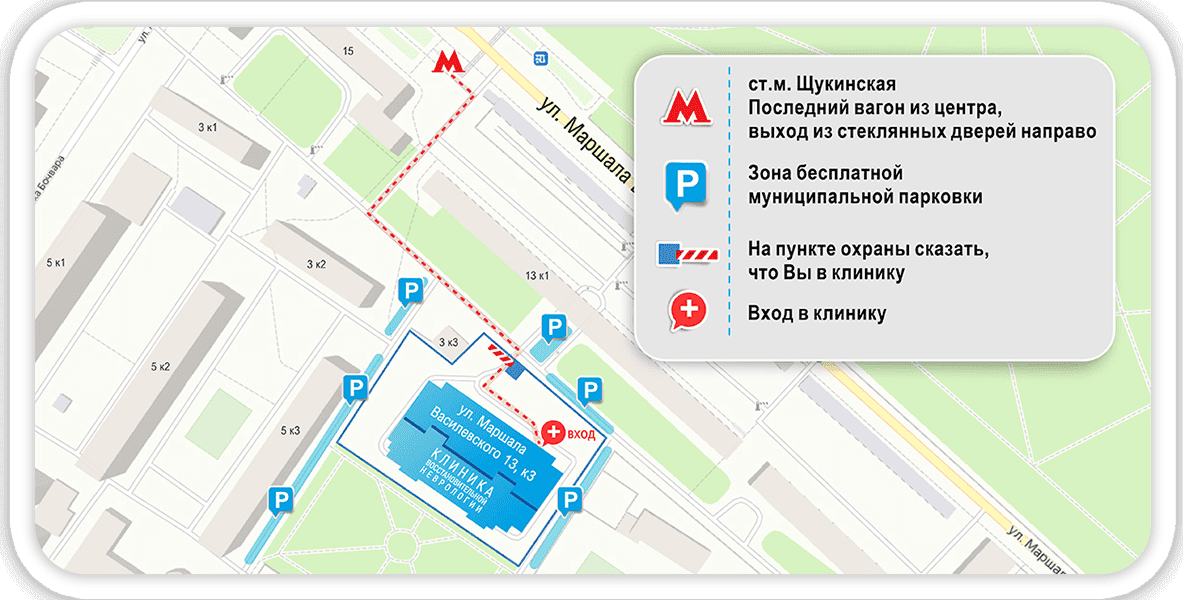
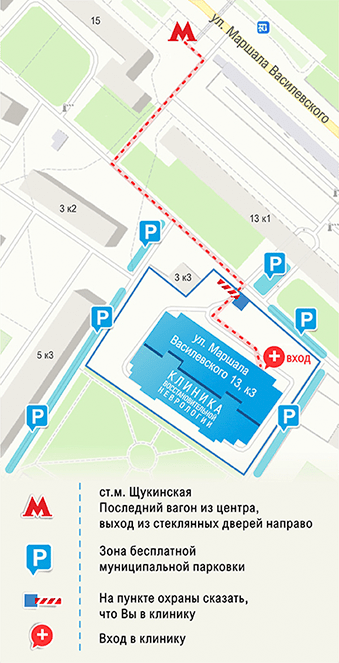
Метро «Щукинская», последний вагон из центра, выход № 4 (после стеклянной двери направо), 2 минуты пешком. На пункте охраны сказать, что Вы в клинику.
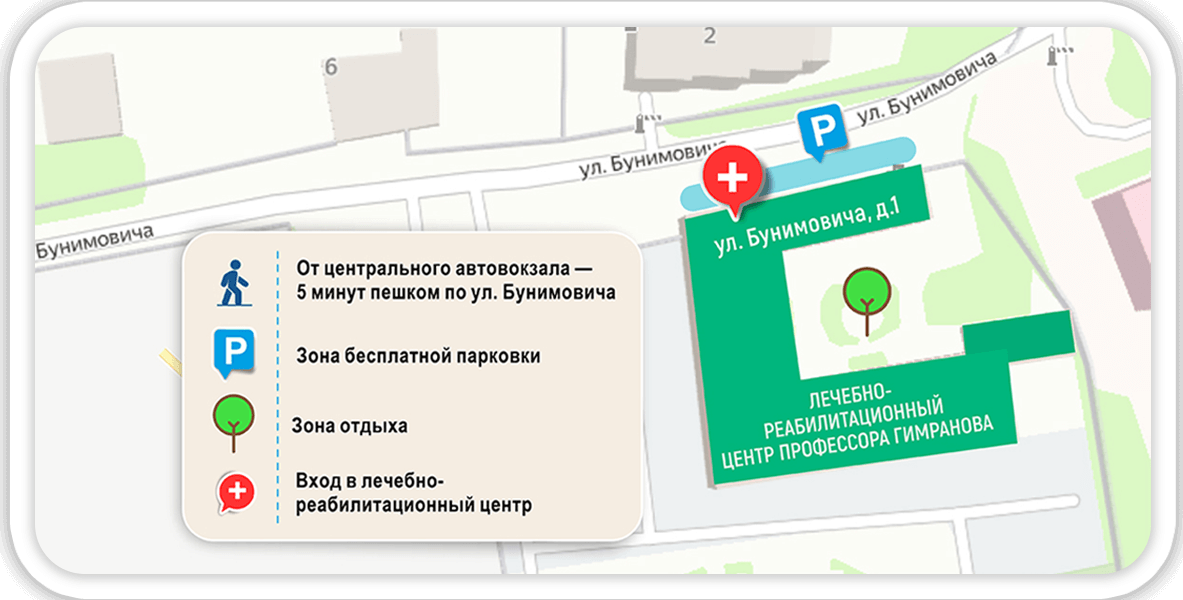
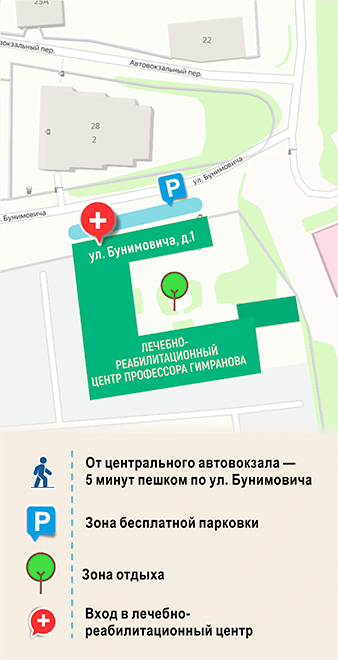
Лечебно-реабилитационный центр проф. Гимранова сочетает авторские методики с курортными факторами Кавказских Минвод. Минеральная вода, горный воздух и мягкий климат усиливают эффект комплексного восстановления по доступной цене.
Лечебно-реабилитационный центр проф. Гимранова сочетает авторские методики с курортными факторами Кавказских Минвод. Минеральная вода, горный воздух и мягкий климат усиливают эффект комплексного восстановления по доступной цене.