Какой врач лечит ДЦП

Невролог, нейрофизиолог, стаж - 38 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе

Детский церебральный паралич — это собирательное название для ряда стойких нарушений работы нервной системы, возникающих вследствие повреждений определённых зон головного мозга. Основные проявления связаны с ограничением двигательных функций, к которым нередко присоединяются проблемы со слухом, зрением, речью, а также эпизоды судорог. [1] Развитие заболевания обычно относится к перинатальному периоду — оно может сформироваться ещё во время внутриутробного развития, при осложнённых родах или в течение первого месяца жизни.
Раннее выявление нарушений в работе центральной нервной системы играет решающую роль для успеха последующей реабилитации. Несмотря на то что поставить диагноз «детский церебральный паралич» с высокой точностью обычно удаётся не ранее 12 месяцев, когда малыш осваивает первые значимые навыки, составляющие фундамент дальнейшего развития, тревожные сигналы могут появиться уже в первые недели и месяцы жизни.
Их важно не игнорировать — чем раньше начато обследование, тем выше шансы скорректировать последствия.
К ранним признакам, которые нередко замечают родители, относятся:
- Изменённый мышечный тонус. В спокойном состоянии мускулатура кажется чрезмерно твёрдой, напряжённой либо, наоборот, вялой и безжизненной. Это легко определить, слегка коснувшись ручек или ножек малыша.
- Ограниченное разнообразие движений. Сразу после рождения ребёнок двигает конечностями однообразно, без характерной для возраста смены поз и активности.
- Слабые голосовые реакции. Звуки тихие, редкие, без эмоциональной окраски.
- Отсутствие отклика на раздражители. Ребёнок не реагирует на громкие или резкие звуки, не ищет глазами их источник.
- Нет фиксации взгляда на лицах или предметах, расположенных рядом.
- Проблемы с кормлением. Приём пищи сопровождается постоянным попёрхиванием, трудностями при глотании, отказом от груди или бутылочки.
- Слабость мышц при поднятии конечностей. Если аккуратно поднять ручку или ножку, малыш не пытается удержать её — конечность сразу падает.
- Сопротивление разведению рук или ног. Часто связано с выраженным спазмом мышц.
- Неестественное положение конечностей в покое — плотное прижатие к туловищу с трудным разгибанием либо, наоборот, полное выпрямление и отсутствие расслабления.
- Задержка моторного развития:
- в 3 месяца ребёнок не держит голову самостоятельно;
- после 3 месяцев отсутствует гуление и лепет;
- к 5 месяцам нет попыток переворачиваться или ползать;
- к 8 месяцам малыш не сидит без поддержки, мышцы спины не удерживают вертикальное положение;
- к году нет попыток вставать или делать шаги, либо ноги слишком слабые для удержания веса тела.
- Скудная эмоциональная палитра — ребёнок редко улыбается, мало реагирует на родителей и близких.
- Судорожные сокращения мышц или непроизвольное дрожание рук и ног. [2]
- Отсутствие интереса к игрушкам или к собственным ручкам и ножкам.
Уже к 12 месяцам список тревожных сигналов расширяется.
Заметны:
- постоянный повышенный или пониженный мышечный тонус;
- выраженные затруднения при движении, неуверенные шаги или их полное отсутствие;
- характерная «патологическая» походка — на носочках, с перекрещиванием коленей, разворотом бедра внутрь либо другими нарушениями походки;
- ухудшение слуха и зрения;
- трудности с жеванием и глотанием твёрдой пищи;
- тремор — мелкое или крупное дрожание конечностей;
- деформации костей и суставов на фоне двигательных ограничений;
- нарастающие речевые проблемы — невнятная речь, невозможность сформулировать просьбу, либо полное отсутствие речи;
- сложность в удерживании мелких предметов, например, ложки или кубика.
В возрасте двух лет перечисленные проявления, как правило, сохраняются. Хотя само заболевание не прогрессирует, контраст с развитием сверстников становится всё заметнее, что создаёт впечатление нарастающих трудностей и появления новых ограничений.
Постановка диагноза у невролога
У малышей до года врачи нередко используют диагноз «энцефалопатия». Это собирательное понятие, описывающее повреждение головного мозга с нарушением его работы, что может проявляться в виде различных неврологических и психоэмоциональных отклонений. На раннем этапе проявления энцефалопатии и начальные признаки ДЦП могут быть схожи, что затрудняет дифференцировку.
При этом в младенческом возрасте сохраняется значительный потенциал для восстановления: нервная система ещё формируется, и при грамотной терапии и уходе часть нарушений может со временем сгладиться или исчезнуть.
При выявлении перечисленных выше признаков необходима дифференциальная диагностика. Врач назначает исследования, позволяющие отделить ДЦП от других заболеваний с подобным клиническим течением.
Основную роль в постановке диагноза играют инструментальные методы исследования, дающие возможность визуализировать изменения и оценить функции мозга:
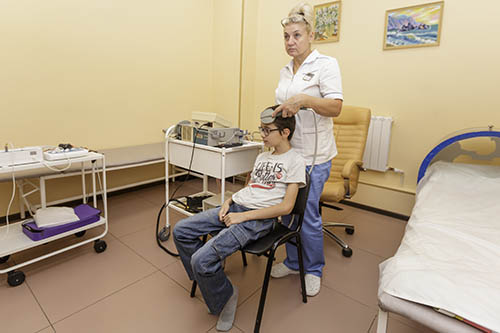
- Видео-ЭЭГ (видеоэлектроэнцефалография) — неинвазивное исследование, при котором одновременно фиксируют электрическую активность головного мозга и видеозапись поведения ребёнка. Оно помогает как подтвердить или опровергнуть диагноз, так и исключить другие заболевания со схожей клиникой. Особенно важно выявление эпилептиформной активности, которая нередко сопровождает ДЦП и может быть как следствием, так и сопутствующим фактором поражения мозга. Методика позволяет определить тип эпилептических приступов, их локализацию, а также скорректировать схему лечения. Кроме того, ЭЭГ даёт информацию о фоновой активности мозга и выявляет признаки диффузных изменений, указывающих на повреждение ЦНС.
- МРТ головного мозга (магнитно-резонансная томография) предоставляет детальное изображение структур мозга, выявляя причины и характер патологических изменений. [3] С её помощью диагностируют пороки развития коры, поражения базальных ганглиев, участки перивентрикулярной лейкомаляции, атрофические процессы и другие типичные для ДЦП изменения. Метод безопасен для детей, так как не использует ионизирующее излучение. В некоторых случаях маленькому пациенту может потребоваться медикаментозный сон, чтобы обеспечить неподвижность во время сканирования.
- ЗВП (зрительные вызванные потенциалы) оценивают работу зрительного анализатора — от сетчатки до коры мозга. Нарушения зрения нередко сопутствуют ДЦП и напрямую влияют на способность ребёнка к обучению и восприятию окружающего мира. Во время теста малыш видит определённые стимулы (например, меняющийся шахматный рисунок или световые вспышки), а аппаратура фиксирует электрические импульсы, возникающие в мозге. Анализируют форму, амплитуду и скорость этих сигналов, выявляя такие проблемы, как кортикальная слепота, снижение остроты зрения или нарушения восприятия цвета.
- АСВП (акустические вызванные потенциалы) позволяют оценить слуховую функцию, регистрируя реакцию мозга на звуковые стимулы — щелчки или тоны. При диагностике ДЦП применяют коротколатентные АСВП, которые отражают работу ствола головного мозга и помогают выявить дефекты в передаче звуковых сигналов по слуховому нерву и в стволовых ядрах.
Виды ДЦП
Невролог не ограничивается формулировкой «ДЦП» в карточке пациента. Задача врача — определить конкретный тип расстройства, оценить степень нарушений и сопутствующие особенности развития. От этого зависит план реабилитации, набор методов, ожидаемая динамика и частота пересмотров. На градацию влияют несколько параметров: локализация и масштаб повреждения мозга, выраженность двигательных ограничений, уровень координации, речевая и когнитивная сферы, возраст ребёнка на момент оценки.
В рамках этой системы выделяют шесть форм:
- Спастическая диплегия. Самая частая форма, особенно у детей, родившихся раньше срока. [4] Преимущественно страдают нижние конечности, руки вовлекаются меньше. Ведущий признак — спастичность: мышцы постоянно напряжены, из‑за чего движения скованы, а походка — «жёсткая». Типичные признаки — ходьба на носочках, перекрещивание ног, трудности с удержанием равновесия. Без целенаправленной терапии мышцы постепенно укорачиваются, формируются контрактуры, ограничивающие объём движений в суставах.
Степень тяжести разная: от самостоятельной ходьбы с неловкостью до необходимости постоянной опоры, ходунков или кресла-коляски. Помимо моторики, нередко отмечаются речевые трудности, особенности зрения и слуха, эпизоды эпилепсии, задержка психомоторного развития. - Двойная гемиплегия. Одна из наиболее тяжёлых форм. Нарушения затрагивают обе стороны тела, причём руки страдают сильнее ног. Чаще это следствие обширного поражения коры и подкорковых структур. Спастичность выражена резко, произвольные движения крайне затруднены. Ребёнку трудно выполнять действия самообслуживания — требуется постоянная помощь при еде, одевании, гигиене. Часто присоединяются когнитивные нарушения, эпилептические приступы, проблемы со зрением, возможны псевдобульбарные симптомы (затруднения с артикуляцией и глотанием).
- Гемиплегия. Поражена одна половина тела — правая либо левая. Причина — повреждение участка мозга, управляющего движениями противоположной стороны. Для мышц характерен повышенный тонус, страдают координация и мелкая моторика, особенно кисть. Выраженность варьирует: от лёгкой слабости до почти полного паралича. Для походки типична циркумдукция — вынесение ноги по дуге. Часто рука вовлекается больше, чем нога, что видно по стойкой «защитной» позе верхней конечности.
- Гиперкинетическая форма. Отличается непроизвольными движениями — гиперкинезами. Тонус при этой форме непостоянен, меняется в течение дня и под влиянием эмоций. Из‑за гиперкинезов трудно сохранять позу, выполнять точные действия, удерживать предметы. У ряда детей при волнении или во сне движения могут усиливаться/стихать. Часто встречаются речевые нарушения.
Они бывают разными:- Хорея — быстрые, отрывистые, нерегулярные движения в разных группах мышц;
- Атетоз — медленные «червеобразные» движения, особенно заметные в кистях;
- Дистония — устойчивые сокращения, ведущие к вычурным позам и скручиванию сегментов тела.
- Хорея — быстрые, отрывистые, нерегулярные движения в разных группах мышц;
- Атонически‑астатическая форма. Встречается реже других. Ключевые признаки — гипотония (сниженный мышечный тонус) и атаксия (нарушение координации), что связано с поражением мозжечка и проводящих путей. В младенчестве заметны «вялость», слабый контроль головы и конечностей, задержка основных моторных вех: позже, чем у сверстников, ребёнок начинает держать голову, садиться, стоять, ходить. По мере становления ходьбы проявляются шаткость, неустойчивость, широкая постановка ног, трудности с быстрыми переключениями движений; возможен интенционный тремор (дрожание при попытке точного действия).
- Смешанная форма. Ставится, когда у одного ребёнка одновременно присутствуют признаки нескольких форм. Классический пример — сочетание спастичности в ногах с гиперкинезами в руках, но возможны и другие комбинации.
Лечение
Лечение детского церебрального паралича — это всегда многоэтапная и комплексная реабилитация, в которой участвует не один специалист, а целая команда. [5] Помимо детского невролога, в работу часто включаются эпилептолог, травматолог-ортопед, нейрохирург, офтальмолог, реабилитолог, психолог, логопед, дефектолог и другие узкие специалисты.
Такой междисциплинарный подход позволяет воздействовать на все аспекты состояния ребёнка — от двигательной активности и речи до эмоциональной сферы и адаптации в быту.
Программа лечения формируется индивидуально. На неё влияют тип ДЦП, степень поражения, возраст, уровень сохранности интеллекта, наличие сопутствующих заболеваний. На основании этих данных подбираются приоритетные направления работы, методы и график занятий.
Реабилитация предусматривает использование следующих направлений:
ЛФК
Лечебная физкультура — основа двигательной реабилитации при ДЦП. Это не просто «зарядка», а система специально разработанных упражнений, направленных на развитие силы, гибкости, координации и равновесия, а также на формирование правильных двигательных стереотипов.
Задачи ЛФК при ДЦП:
- укрепить ослабленные мышцы и растянуть спазмированные;
- увеличить объём движений в суставах;
- снизить спастичность;
- сформировать навыки правильной походки и позы;
- обучить компенсаторным движениям там, где восстановить функцию невозможно полностью.
В неё могут входить:
- активные и пассивные упражнения;
- растяжка и силовые тренировки;
- упражнения на равновесие и координацию;
- специальные методики — метод Войта, метод Бобата, Экзарта-терапия и др.
Нейрореабилитация
Нейрореабилитация отличается от традиционной тем, что делает упор не только на адаптацию к имеющимся ограничениям, но и на стимуляцию нейропластичности — способности мозга перестраивать свою работу, формируя новые связи между нейронами. [6] Это особенно важно в детском возрасте, когда нервная система наиболее восприимчива к таким изменениям.
Методы, применяемые в нейрореабилитации при ДЦП:
- Транскраниальная магнитная стимуляция (ТМС) — воздействие магнитными импульсами на определённые зоны коры мозга, чтобы активизировать их работу.
- Транскраниальная микрополяризация — мягкая стимуляция мозга слабыми электрическими токами, направленная на улучшение взаимодействия нейронных сетей.
- БОС-терапия (биологическая обратная связь) — обучение ребёнка контролировать определённые функции организма (например, расслабление мышц) с помощью визуальной или звуковой обратной связи.
- Физиотерапевтические методы: вихревые ванны, КВЧ-терапия (крайне высокочастотная), биорезонансная терапия — применяются как вспомогательные для снятия спастичности, улучшения кровотока, стимуляции регенерации тканей.
Нейрологопедические методы
Нейрологопедия – отдельное направление логопедии, использующее знания о нейрофизиологии, нейропсихологии и двигательной терапии для коррекции речевых и коммуникативных нарушений у детей с детским церебральным параличом.
- Основная задача – не только развитие речи, но и оптимизация нейромоторных механизмов, лежащих в основе речевого аппарата.
- Врачом, который курирует нейрологопедическую реабилитацию, является детский невролог (и лечит ДЦП), а непосредственно занятия проводит нейрологопед – он оценивает лингвистические навыки, состояние артикуляционного аппарата, дыхания, глотания, а также когнитивные функции, влияющие на речь.
- Методы и приёмы нейрологопедии направлены на стимуляцию мозга, улучшение контроля над мышцами, участвующими в речи, и формирование новых нейронных связей: сенсорная интеграция, нейромоторная коррекция, дыхательные упражнения, альтернативная и дополнительная коммуникация.
Коррекция нутритивной и метаболической поддержки
При детском церебральном параличе нередко возникают серьёзные затруднения, связанные с приёмом и переработкой пищи: от проблем с жеванием и глотанием до нарушения пищеварения и усвоения питательных веществ. Это приводит к хроническому недоеданию, дефициту массы тела, задержке физического и умственного развития, а также повышает риск сопутствующих заболеваний. Поэтому в структуру реабилитационной программы обязательно включают коррекцию нутритивной и метаболической поддержки, чтобы обеспечить ребёнка всеми необходимыми веществами для роста и восстановления.
В данном направлении задействованы:
- Невролог — координирует общую стратегию лечения.
- Гастроэнтеролог — оценивает работу желудочно-кишечного тракта, выявляет и лечит заболевания пищеварительной системы.
- Диетолог — подбирает индивидуальный рацион, ориентируясь на возраст, массу тела, активность и метаболические особенности.
- Логопед — работает над восстановлением или формированием правильных жевательных и глотательных движений.
- Физиотерапевт — применяет методики для улучшения моторики ЖКТ, что способствует нормализации пищеварения.
Основные этапы коррекции питания и обмена веществ:
- Оценка нутритивного статуса. Проводится комплексно:
- антропометрия (вес, рост, окружность головы);
- биохимический анализ крови (белковый, липидный обмен, уровень витаминов и микроэлементов);
- анализ пищевого дневника для выявления дефицитов или избытков в рационе.
- Индивидуальный подбор диеты. Учитываются возраст, масса тела, уровень физической активности, сопутствующие заболевания и особенности пищеварения. Рацион должен быть сбалансированным по белкам, жирам, углеводам, а также по содержанию витаминов и минералов. При необходимости применяют гипоаллергенные или специализированные лечебные смеси.
- Коррекция консистенции пищи. При нарушениях глотания и жевания блюда подают в пюреобразной, жидкой или загущённой форме, чтобы снизить риск попёрхивания и аспирации.
- Использование адаптированных приспособлений. Модифицированная посуда, специальные ложки, поильники с контролем потока жидкости упрощают процесс кормления и уменьшают утомляемость ребёнка.
- Энтеральное питание. При невозможности обеспечить достаточный объём и качество питания через рот применяют зондовое кормление или гастростому. [7] Этот подход позволяет избежать истощения, поддерживать стабильный вес и снабжать организм необходимыми нутриентами.
- Восполнение дефицитов витаминов и минералов. Назначают витаминно-минеральные комплексы или отдельные добавки строго по результатам обследования.
Нельзя назвать какого-то одного врача, кто ставит диагноз, лечит, занимается с детьми, имеющими детский церебральный паралич (ДЦП) – тогда какой же нужен?
Список использованной литературы:
- ^ Viswanath M. и соавт. “Comorbidities in children with cerebral palsy: a single-centre cross-sectional hospital-based study from India.” BMJ Open 13(7) (2023): e072365. 2023.
- ^ Khuc T.H.H. и соавт. “Associated impairments among children with cerebral palsy: findings from a cross-sectional hospital-based study in Vietnam.” BMJ Open 14(10) (2024): e075820. 2024.
- ^ Wang X., Hu W. “MRCT and CT in the diagnosis of pediatric disease imaging: assessing imaging performance and clinical effects.” BMC Medical Imaging 24 (2024): 96. 2024.
- ^ Yuan J. и соавт. “Cerebral Palsy Heterogeneity: Clinical Characteristics and Diagnostic Significance from a Large-Sample Analysis.” Neuroepidemiology 58(6) (2024): ePub ahead of print. 2024.
- ^ Andringa A. и соавт. “Combined surveillance and treatment register for children with cerebral palsy: the protocol of the Netherlands CP register.” BMJ Open 13(10) (2023): e076619. 2023.
- ^ Hilderley A. и соавт. “Functional Neuroplasticity and Motor Skill Change Following Rehabilitation in Children With Cerebral Palsy: A Systematic Review.” Neurorehabilitation and Neural Repair 36(1) (2022): 4–26. 2022.
- ^ Bitar R. и соавт. “Advances and challenges of gastrostomy insertion in children.” World Journal of Gastrointestinal Surgery 15(9) (2023): 1871–1878. 2023.