Височная эпилепсия

Невролог, нейрофизиолог, стаж - 38 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Лобно-височная форма эпилепсии – заболевание, проявляющееся специфичными симптомами у взрослых и детей. Описания пациентами своего состояния отличаются разнообразием.
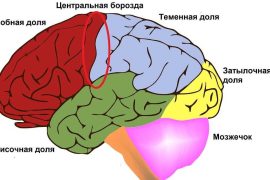
Это приобретённое заболевание, развивающееся на фоне поражения отдельного участка головного мозга. Очаг височной эпилепсии расположен в медиальном или латеральном отделе лобных долей, характерен для детей, взрослых, требует комплексного лечения, прогноз улучшения состояния, строится на основе причины возникновения патологии. [1]
Содержание статьи:
Причины возникновения
Симптоматичная структурная височная эпилепсия возникает из-за разнообразных факторов, непосредственно повреждающих мозг, его структуру. Патология может развиться в период вынашивания ребёнка или во взрослом возрасте под влиянием заболеваний или окружающей среды.
Типичными причинами развития в раннем детстве лобной эпилепсии височных долей становятся:
- родовая травма;
- перенесённые внутриутробные инфекции;
- асфиксия при родах;
- преждевременное рождение;
- кортикальная дисплазия;
- аномалии в развитии гиппокампа височной доли;
- отравление вредными веществами.
И после рождения, на протяжении всей жизни сохраняется опасность развития патологии. [2] Этому способствуют:
- опухоли головного мозга;
- алкогольная, наркотическая зависимости;
- проблемы с церебральным кровообращением;
- гипогликемия;
- температура выше 39 градусов на протяжении длительного времени;
- ишемия мозга;
- сильное отравление токсичными веществами;
- черепно-мозговые травмы, последствия могут проявиться даже спустя 1-5 лет;
- авитаминоз;
- выраженные, тяжело протекающие аллергии.
Установление конкретной причины является важным этапом для выстраивания правильной комплексной терапии, способствующей максимально быстрому выздоровлению.
Классификация
При составлении точного диагноза, опираясь на локализацию очага гиперактивных нейронов, выделяют несколько подвидов лобно-долевой височной эпилепсии, с оглядкой на симптомы:
- Моторный тип. Судороги проявляются на противоположной очагу стороне. Они не сильны, скорее напоминают непроизвольные движения рукой или ногой. Сознание сохранено. Продолжительность — от нескольких секунд до минуты.
- Фронтополярный вариант. При нём развивается псевдогенерализованная патологическая активность нейронов, масштабы судорог не ограничиваются одним отделом тела.
- Дорсолатеральный тип. Судороги затрагивают только мышцы головы, часто происходит закатывание глаз.
- Орбифронтальный – очаг располагается в нижних отделах височной и лобной доли. Приступы сопровождаются галлюцинациями. Пациенту чудятся разнообразные запахи, часто это предвестник начинающегося припадка.
- Оперкулярный тип. Проявления болезни малозаметны. Человек временно, на несколько секунд может потерять сознание. Одновременно расширяются зрачки, учащается сердцебиение.
- Цингулярный тип. Перед началом судорог человек испытывает предвестники: сильный безосновательный внезапный страх, потливость, кажется, что лицо пылает. Характерен также моторный автоматизм.
Кроме специфических симптомов, требующих специального лечения, лобная эпилепсия височных долей у взрослых и детей разделяется по времени проявления признаков: [3]
- Ночная, весьма опасная. Потому что человек не может контролировать процесс, часто даже не догадывается о наличии приступов. Сложно диагностируется, часто выявляется на поздних стадиях развития. Чтоб установить диагноз, предстоит пройти процедуру ЭЭГ на протяжении суток. Такой мониторинг помогает зафиксировать изменения в активности нейронов на протяжении периодов бодрствования и сна.
- Пробуждения, характерна для детей. Приступы происходят только в первые часы после утреннего пробуждения.
- Эпилепсия бодрствования – распространённый тип. Припадки случаются исключительно в часы активности. В зависимости от особенностей патологии, человек может испытывать предвестники, предупреждающие об ухудшении состояния. Наравне с этим судороги могут начаться внезапно в любом месте.
Симптоматика
Очаги, расположенные в височных долях коры головного мозга, вызывают припадки, проявляющиеся разнообразно, в зависимости от точного расположения, физического состояния человека, особенностей организма.
Можно выделить несколько характерных симптомов и явлений для эпилепсии такой локализации:
- Отсутствие ауры, припадки случаются внезапно, без каких-либо предвестников.
- Кратковременность приступа. Припадок длится не больше 1 минуты. Как правило, продолжительность не превышает 10-20 секунд.
- Припадки случаются часто, в день до нескольких десятков.
- Может протекать на фоне сохранённого сознания.
- Возможны тонические, постуральные, моторные, клонические судорожные сокращения.
- Нет триггеров, факторов, провоцирующих начало приступов.
- Возникает моторный автоматизм.
Кроме судорог, у пациентов отмечаются и другие симптомы, анализ которых помогает разобраться в диагнозе. Так, при ночных припадках случается недержание мочи. Тошнота, визуальные, слуховые галлюцинации также возможны.
Чем дольше человек не будет получать лечение, тем более выражено разовьются сопутствующие осложнения.
Диагностика и лечение
При возникновении симптомов височной эпилепсии у взрослых или детей, для выявления причин, способных их спровоцировать, необходимо пройти обследование и начать лечение, так как иначе прогноз на будущее станет негативным. [4]
Болезнь отрицательно влияет на интеллектуальные качества, память, внимание.
Проводится полная всесторонняя диагностика, так как необходимо не только выявить заболевание, но и определить точное месторасположение очага, установить факторы, спровоцировавшие патологию.
Для этого делают:
- электроэнцефалографию, в том числе и в режиме суточного мониторинга;
- ПЭТ – позитронно-эмиссионную томографию;
- МРТ головного мозга с контрастированием;
- полисомнографию.
Применяются препараты, снижающие количество приступов. Чтоб их воздействие усилить, чтоб положительная динамика появилась быстрее, применяют физиотерапевтические процедуры:
- транскраниальная магнитная стимуляция;
- ЛФК – физические упражнения под руководством тренера;
- вихревые поля;
- биорезонансная терапия;
- периферическая магнитная стимуляция.
Есть пациенты, у которых полное выздоровление невозможно. Тогда человеку придётся принимать препараты всю жизнь.
В критических случаях практикуется хирургическое вмешательство. [5]
Список использованной литературы
- ^Pascual, María Rosa Querol. “Temporal lobe epilepsy: clinical semiology and neurophysiological studies.” Seminars in ultrasound, CT, and MR vol. 28,6 (2007): 416-23.
- ^Gataullina, S et al. “Temporal lobe epilepsy in infants and children.” Revue neurologique vol. 171,3 (2015): 252-8.
- ^Engelborghs, S et al. “Pathophysiology of epilepsy.” Acta neurologica Belgica vol. 100,4 (2000): 201-13.
- ^Ben Hamouda, Ibtissem, and Amel Mrabet. “Progrès en epilepsie pédiatrique” [Progress in child epilepsy]. La Tunisie medicale vol. 86,11 (2008): 960-2.
- ^Spencer, Susan S. “When should temporal-lobe epilepsy be treated surgically?.” The Lancet. Neurology vol. 1,6 (2002): 375-82.